La respiración proporciona oxígeno a los tejidos y retira el dióxido de carbono.
Las cuatro Funciones principales de la respiración son: 1) ventilación pulmonar, que se refiere al flujo de entrada y salida de aire entre la atmosfera y los alveolos pulmonares; 2) difusión de oxígeno y de dióxido de carbono entre los alveolos y la sangre; 3) transporte de oxígeno y de dióxido de carbono en la sangre y los líquidos corporales hacia las células de los tejidos corporales y desde las mismas, y 4) regulación de la ventilación y otras facetas de la respiración. Este capítulo analiza la ventilación pulmonar y los cinco capítulos posteriores abordan las otras funciones respiratorias más la fisiología de alteraciones respiratorias especiales.
![]() MECÁNICA DE LA VENTILACIÓN PULMONAR.
MECÁNICA DE LA VENTILACIÓN PULMONAR.
MUSCULOS QUE CAUSAN LA EXPANSIÓN Y CONTRACCION PULMONAR.
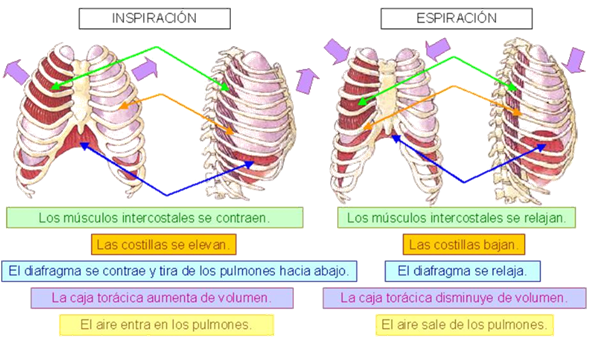
Los pulmones se pueden expandir y contraer de dos maneras: 1) mediante el movimiento hacia abajo y hacia arriba del diafragma para alargar o acortar la cavidad toracica, y 2) mediante la elevacion y el descenso de las costillas para aumentar y reducir el diametro anteroposterior de la cavidad toracica. muestra estos dos mecanismos. La respiracion tranquila normal se consigue casi totalmente por el primer mecanismo, es decir, por el movimiento del diafragma. Durante la inspiracion la contraccion del diafragma tira hacia abajo de las superficies inferiores de los pulmones. Despues, durante la espiracion el diafragma simplemente se relaja, y el retroceso elastico de los pulmones, de la pared toracica y de las estructuras abdominales comprime los pulmones y expulsa el aire. Sin embargo, durante la respiracion forzada las fuerzas elasticas no son suficientemente potentes para producir la espiracion rapida necesaria, de modo que se consigue una fuerza adicional principalmente mediante la contraccion de los musculos abdominales, que empujan el contenido abdominal hacia arriba contra la parte inferior del diafragma, comprimiendo de esta manera los pulmones.
El segundo metodo para expandir los pulmones es elevar la caja toracica. Esto expande los pulmones porque, en la posicion de reposo natural, las costillas estan inclinadas hacia abajo, como se muestra en el lado izquierdo de la figura 37-1, lo que permite que el esternon se desplace hacia abajo y hacia atras hacia la columna vertebral. Sin embargo, cuando la caja costal se eleva, las costillas se desplazan hacia adelante casi en linea recta, de modo que el esternon también se mueve hacia delante, alejandose de la columna vertebral y haciendo que el diametro anteroposterior del torax sea aproximadamente un 20% mayor durante la inspiracion máxima que durante la espiracion. Por tanto, todos los musculos que elevan la caja toracica se clasifican como musculos inspiratorios y los musculos que hacen descender la caja torácica se clasifican como musculos espiratorios. Los musculos mas importantes que elevan la caja toracica son los intercostales externos, aunque otros musculos que contribuyen son: 1) los musculos esternocleidomastoideos, que elevan el esternon; 2) los serratos anteriores, que elevan muchas de las costillas, y 3) los escalenos, que elevan las dos primeras costillas. Los musculos que tiran hacia abajo de la caja costal durante la espiracion son principalmente 1) los rectos del abdomen, que tienen el potente efecto de empujar hacia abajo las costillas inferiores al mismo tiempo que ellos y otros musculos abdominales tambien comprimen el contenido abdominal hacia arriba contra el diafragma, y 2) los intercostales internos. La figura 37-1 tambien muestra el mecanismo mediante el que actuan los intercostales externos e internos para producir la inspiracion y la espiracion. A la izquierda, durante la espiración las costillas estan anguladas hacia abajo, y los intercostales externos estan alargados hacia delante y hacia abajo. Cuando se contraen tiran de las costillas superiores hacia delante en relacion con las costillas inferiores y actuan como una palanca sobre las costillas para levantarlas hacia arriba, produciendo de esta manera la inspiracion. Los intercostales internos funcionan de manera exactamente opuesta, y actúan como musculos respiratorios porque se angulan entre las costillas en direccion opuesta y producen una palanca contraria.
![]() PRESIONES QUE ORIGINAN EL MOVIMIENTO DE ENTRADA Y SALIDA DE AIRE DE LOS PULMONES.
PRESIONES QUE ORIGINAN EL MOVIMIENTO DE ENTRADA Y SALIDA DE AIRE DE LOS PULMONES.
El pulmon es una estructura elastica que se colapsa como un globo y expulsa el aire a traves de la traquea siempre que no haya ninguna fuerza que lo mantenga insuflado. Ademas, no
hay uniones entre el pulmon y las paredes de la caja torácica, excepto en el punto en el que esta suspendido del mediastino, la seccion media de la cavidad toracica, en el hilio. Por el contrario, el pulmon ≪flota≫ en la cavidad toracica, rodeado por una capa delgada de liquido pleural que lubrica el movimiento de los pulmones en el interior de la cavidad. Ademas, la aspiracion continua del exceso de liquido hacia los conductos linfaticos mantiene una ligera presion negativa entre la superficie visceral del pulmon y la superficie pleural parietal de la cavidad toracica. Por tanto, los pulmones estan sujetos a la pared toracica como si estuvieran pegados, excepto porque estan bien lubricados y se pueden deslizar libremente cuando el torax se expande y se contrae.
![]() PRESIÓN PLEURAL Y SUS CAMBIOS DURANTE LA RESPIRACIÓN.
PRESIÓN PLEURAL Y SUS CAMBIOS DURANTE LA RESPIRACIÓN.
La presión pleural es la presión del líquido que está en el delgado espacio que hay entre la pleura pulmonar y la pleura de la pared torácica. Como se ha señalado antes, normalmente hay una aspiración ligera, lo que significa que hay una presión ligeramente negativa. La presión pleural normal al comienzo de la inspiración es de aproximadamente -5 cm H20, que es la magnitud de la aspiración necesaria para mantener los pulmones expandidos hasta su nivel de reposo. Después, durante la inspiración normal, la expansión de la caja torácica tira hacia fuera de los pulmones con más fuerza y genera una presión más negativa, hasta un promedio de aproximadamente -7,5 cm H20. Estas relaciones entre la presión pleural y las modificaciones del volumen pulmonar se muestran en la figura 37-2, en la que la parte inferior representa la negatividad creciente de la presión pleural desde – 5 hasta -7,5 durante la inspiración y la parte superior un aumento del volumen pulmonar de 0,5 l. Después, durante la espiración, se produce esencialmente una inversión de estos fenómenos.
![]() PRESIÓN ALVEOLAR.
PRESIÓN ALVEOLAR.
La presión alveolar es la presión del aire que hay en el interior de los alveolos pulmonares. Cuando la glotis está abierta y no hay flujo de aire hacia el interior ni el exterior de los pulmones, las presiones en todas las partes del árbol respiratorio, hasta los alveolos, son iguales a la presión atmosférica, que se considera que es la presión de referencia cero en las vías un movimiento de entrada de aire hacia los alveolos durante la inspiración, la presión en los alveolos debe disminuir hasta un valor ligeramente inferior a la presión atmosférica (debajo de cero). La segunda curva (denominada ≪presión alveolar≫) de la figura 37-2 muestra que durante la inspiración normal la presión alveolar disminuye hasta aproximadamente – l c m H20. Esta ligera presión negativa es suficiente para arrastrar 0,5 l de aire hacia los pulmones en los 2 s necesarios para una inspiración tranquila normal.
Durante la espiración se producen presiones contrarias: la presión alveolar aumenta hasta aproximadamente + lcm H20, lo que fuerza la salida del 0,5 l de aire inspirado desde los pulmones durante los 2 a 3 s de la espiración.
![]() DISTENSIBILIDAD DE LOS PULMONES.
DISTENSIBILIDAD DE LOS PULMONES.
El volumen que se expanden los pulmones por cada aumento unitario de presión transpulmonar (si se da tiempo suficiente para alcanzar el equilibrio) se denomina distensibilidad p u lmonar. La distensibilidad pulmonar total de los dos pulmones en conjunto en el ser humano adulto normal es en promedio de aproximadamente 200 mi de aire por cada cm H20 de presion transpulmonar. Es decir, cada vez que la presión transpulmonar aumenta 1 cm H20 , el volumen pulmonar, despues de 10 a 20 s, se expande 200 ml.
Diagrama de distensibilidad de los pulmones. La figura 37-3 es un diagrama que relaciona los cambios del volumen pulmonar con los cambios de la presion transpulmonar. Observese que la relacion es diferente para la inspiración y para la espiracion. Cada una de las curvas se registra modificando la presion transpulmonar en escalones pequenos y permitiendo que el volumen pulmonar llegue a un nivel estable entre escalones sucesivos. Las dos curvas se denominan, respectivamente, la curva de distensibilidad inspiratoria y la curva de distensibilidad espiratoria y todo el diagrama se denomina diagrama de distensibilidad de los pulmones. Las caracteristicas del diagrama de distensibilidad están determinadas por las fuerzas elasticas de los pulmones. Estas se pueden dividir en dos partes: 1) fuerzas elasticas del tejido pulmonar en si mismo y 2) fuerzas elasticas producidas por la tension superficial del liquido que tapiza las paredes internas de los alveolos y de otros espacios aereos pulmonares. Las fuerzas elasticas del tejido pulmonar estan determinadas principalmente por las fibras de elastina y colágeno que estan entrelazadas entre si en el parenquima pulmonar. En los pulmones desinflados estas fibras estan en un estado
![]() SURFACTANTE, TENSIÓN SUPERFICIAL Y COLAPSO DE LOS ALVÉOLOS.
SURFACTANTE, TENSIÓN SUPERFICIAL Y COLAPSO DE LOS ALVÉOLOS.
Principio de la tension superficial. Cuando el agua forma una superficie con el aire, las moleculas de agua dela superficie del agua tienen una atraccion especialmente intensa entre si. En consecuencia, la superficie del agua siempre esta intentando contraerse. Esto es lo que mantiene unidas entre si las gotas de lluvia: una membrana muy contráctil de moleculas de agua que rodea toda la superficie de la gota de agua. Invirtamos ahora estos principios y veamos que ocurre en las superficies internas de los alveolos. Aquí la superficie de agua tambien intenta contraerse, lo que da lugar a un intento de expulsar el aire de los alveolos a través de los bronquios y, al hacerlo, hace que los alveolos intenten colapsarse. El efecto neto es producir una fuerza contráctil elastica de todos los pulmones, que se denomina fuerza elástica de la tension superficial.
El surfactante y su e fe c to sobre la tensión superficial. El surfactante es un agente activo de superficie en agua, lo que significa que reduce mucho la tension superficial del agua. Es secretado por celulas epiteliales especiales secretoras de surfactante denominadas celulas epiteliales alveolares de tipo II, que constituyen aproximadamente el 10% del área superficial de los alveolos. Estas celulas son granulares y contienen inclusiones de lipidos que se secretan en el surfactante hacia los alveolos. El surfactante es una mezcla compleja de varios fosfolipidos, proteinas e iones. Los componentes mas importantes son el fosfolipido dipalmitoilfosfatidilcolina, las apoproteinas del surfactante e iones calcio. La dipalmitoilfosfatidilcolina, junto a otros fosfolipidos menos importantes, es responsable de la reduccion de la tension superficial. Lo hace porque no se disuelve de manera uniforme en el liquido que tapiza la superficie alveolar, sino que parte de la molecula se disuelve, mientras
que el resto permanece sobre la superficie del agua en los alveolos. La tension de esta superficie es entre un doceavo y la mitad de la tension superficial de una superficie de agua pura. En terminos cuantitativos la tension superficial de diferentes liquidos en agua es aproximadamente la siguiente: agua pura, 72dinas/cm; los liquidos normales que tapizan los alveolos pero sin surfactante, 50dinas/cm; los liquidos normales que tapizan los alveolos con cantidades normales de surfactante incluidas, entre 5 y 30 dinas/cm.
![]() EFECTO DE LA CAJA TORÁCICA SOBRE LA EXPANSIBILIDAD PULMONAR.
EFECTO DE LA CAJA TORÁCICA SOBRE LA EXPANSIBILIDAD PULMONAR.
Hasta ahora hemos analizado la capacidad de expansion de los pulmones de manera aislada, sin considerar la caja toracica. La caja toracica tiene sus propias caracteristicas elásticas y viscosas, similares a las de los pulmones; incluso si los pulmones no estuvieran presentes en el torax, seguiría siendo necesario un esfuerzo muscular para expandir la caja toracica.
Distensibilidad del tórax y de los pulmones en conjunto.
La distensibilidad de todo el sistema pulmonar (los pulmones y la caja toracica en conjunto) se mide cuando se expanden los pulmones de una persona relajada o paralizada totalmente. Para hacerlo se introduce aire en los pulmones poco a poco mientras se registran las presiones y volumenes pulmonares. Para insuflar este sistema pulmonar total es necesario casi el doble de presion que para insuflar los mismos pulmones despues de extraerlos de la caja toracica. Por tanto, la distensibilidad del sistema pulmon-torax combinado es casi exactamente la mitad que la de los pulmones solos, 110 mi de volumen por cada cm H20 de presion para el sistema combinado, en comparacion con 200ml/cm H20 para los pulmones de manera aislada. Ademas, cuando los pulmones se expanden hasta alcanzar volumenes elevados o se comprimen hasta alcanzar volumenes bajos, las limitaciones del torax se hacen extremas; cuando se esta cerca de estos limites, la distensibilidad del sistema pulmon-torax combinado
puede ser menor de un quinto de la de los pulmones solos.
![]() VOLUMENES Y CAPACIDADES PULMONARES
VOLUMENES Y CAPACIDADES PULMONARES
REGISTRO DE LAS VARIACIONES DEL VOLUMEN PULMONAR: ESPIROMETRIA
La ventilacion pulmonar puede estudiarse registrando el movimiento del volumen del aire que entra y sale de los pulmones, un metodo que se denomina espirometria. En la Sgura 37-5 se muestra un espirometro basico tipico. Esta formado por un tambor invertido sobre una camara de agua, con el tambor equilibrado por un peso. En el tambor hay ‘on gas respiratorio, habitualmente aire u oxigeno; un tubo conecta la boca con la camara de gas. Cuando se respira hacia el interior y el exterior de la camara, el tambor se eleva y desciende, y se hace un registro adecuado en una hoja de papel en movimiento.
ABREVIATURAS Y SIMBOLOS UTILIZADOS EN LAS PRUEBAS DE FUNCION RESPIRATORIA.
La espirometria es solo una de las muchas tecnicas de medición que utiliza a diario el neumologo. Muchas de estas técnicas de medida dependen mucho de calculos matematicos. Para simplificar estos calculos, asi como la presentacion de los datos de la funcion pulmonar, se han estandarizado diversas abreviaturas y simbolos. Los mas importantes se muestran en la tabla 37-1. Utilizando estos simbolos presentamos aqui algunos ejercicios algebraicos sencillos que muestran algunas de las interrelaciones entre los volumenes y capacidades pulmonares; el estudiante debe meditar y verificar estas interrelaciones.
![]() VENTILACION ALVEOLAR
VENTILACION ALVEOLAR
En ultimo termino, la funcion de la ventilacion pulmonar es renovar continuamente el aire de las zonas de intercambio gaseoso de los pulmones, en las que el aire esta proximo a la sangre pulmonar. Estas zonas incluyen los alveolos, los sacos alveolares, los conductos alveolares y los bronquiolos respiratorios. La velocidad a la que llega a estas zonas el aire nuevo se denomina ventilacion alveolar.
≪ESPACIO MUERTO≫ Y SU EFECTO SOBRE LA VENTILACION ALVEOLAR
Parte del aire que respira una persona nunca llega a las zonas de intercambio gaseoso, sino que simplemente llena las vías aereas en las que no se produce intercambio gaseoso, como la nariz, la faringe y la traquea. Este aire se denomina aire del espacio muerto, porque no es util para el intercambio gaseoso.
Durante la espiracion se expulsa primero el aire del espacio muerto, antes de que el aire procedente de los alveolos llegue a la atmosfera. Por tanto, el espacio muerto es muy desventajoso para retirar los gases espiratorios de los pulmones.
Medicion del volumen del espacio muerto. En el grafico de la figura 37-7 se presenta un metodo sencillo para medir el volumen del espacio muerto. Cuando se hace esta medicion, el paciente realiza subitamente una respiracion profunda de oxigeno. Esto llena todo el espacio muerto de oxigeno puro. Parte del oxigeno tambien se mezcla con el aire alveolar, aunque no sustituye completamente a este aire. Despues la persona espira a traves de un medidor de nitrogeno que registra rapidamente, y que hace el registro que se muestra en la figura. La primera porción del aire espirado procede de las regiones del espacio muerto de las vias aereas respiratorias, en las que el aire ha sido sustituido completamente por oxigeno. Por tanto, en la primera fase del registro solo aparece oxigeno, y la concentracion de nitrógeno es cero. Despues, cuando el aire alveolar comienza a llegar al medidor de nitrogeno, la concentracion de nitrogeno aumenta rapidamente porque el aire alveolar que contiene grandes cantidades de nitrogeno comienza a mezclarse con el aire del espacio muerto. Despues de que se haya espirado aun mas aire ya se ha eliminado todo el aire del espacio muerto de las vias aereas, ysolo queda aire alveolar. Por tanto, la concentración de nitrógeno que se registra alcanza una concentración de meseta igual a su concentración en los alveolos, como se muestra a la derecha de la figura. Pensándolo un poco el estudiante puede ver que la zona gris representa el aire que no tiene nitrógeno en su interior; esta area es una medida del volumen del aire del espacio muerto.